
Introducción
El dolor se considera hoy el quinto signo vital y una de los principales motivos de asistencia. De acuerdo con las normas jcaho, es esencial valorar y tratar el dolor regularmente para mantener la homeostasis y la calidad de vida del paciente.
La Registered Nurses Association of Ontario (rnao) (2002) afirma, en su guía de buenas prácticas en enfermería sobre valoración y manejo del dolor, que las enfermeras pueden asumir un papel fundamental en el manejo del dolor, utilizando el conocimiento actual sobre las medidas para mitigarlo y adoptando unas buenas prácticas en la valoración y el manejo del dolor. Las enfermeras tienen la obligación legal y ética de velar para que se utilicen los medios más efectivos dentro del sistema sanitario con el fin de lograr el bienestar y el alivio del dolor de los pacientes.
Los objetivos de este tema son definir el dolor, conocer los diferentes tipos de dolor, cómo realizar su valoración y los distintos tratamientos.
1. Definición de dolor
La Asociación Internacional para el Estudio del Dolor (iasp) define el dolor como «aquella experiencia sensorial y emocional desagradable, asociada a una lesión tisular presente o potencial, o descrita en términos de tal daño».
Margo McCaffery, una investigadora en enfermería que ha escrito sobre el cuidado de pacientes con dolor, define el dolor como «todo aquello que el paciente que lo experimenta dice que es un dolor, que existe donde él dice que está» (McCaffery, 1968). El profesional de enfermería depende totalmente del paciente para describir la sensación del dolor, identificar la ubicación e informar sobre la clase de dolor que se está experimentando.
Aunque en nuestra cultura vemos el dolor como algo negativo que queremos evitar, hay que considerar que se trata de un sistema de alerta de nuestro organismo, ya que nos avisa de que algo no funciona bien. Nos ayuda a sobrevivir ya que nos permite detectar situaciones perjudiciales y modificar nuestras conductas. Una perspectiva del dolor es que es un mensaje a nuestro yo consciente, para que compruebe las sensaciones dolorosas antes de que empeoren y comprenda cuál es la naturaleza del dolor.
La experiencia de dolor es directa y personal. Es completamente subjetiva. La información más importante en la valoración del dolor es, por tanto, lo que dice el paciente. Aunque el inicio del dolor agudo estimula el sistema nervioso simpático, provocando signos o síntomas (aumento de la frecuencia cardiaca, respiratoria, tensión arterial, etc.), que podrían considerarse objetivos, estos no son una evidencia concluyente para la identificación del dolor, que debe proceder del paciente.
La rnao (2002) establece los siguientes principios en la valoración y manejo del dolor:
- Los pacientes tienen derecho a que se alivie su dolor en la mayor medida posible.
- El dolor agudo que no se ha podido eliminar tiene consecuencias y las enfermeras deben intentar prevenirlo siempre que sea posible.
- El dolor no aliviado requiere un análisis crítico de los factores e intervenciones relacionados con él.
- El dolor es una experiencia subjetiva, muy variable y multidimensional, independientemente de la edad o las necesidades específicas de cada persona.
- Las enfermeras están legal y éticamente obligadas a defender un cambio en el plan de cuidados cuando el manejo del dolor es inadecuado.
- Para la toma de decisiones relacionadas con el manejo del dolor es necesaria la colaboración de los pacientes y sus familias.
- La valoración y manejo eficaz del dolor tiene un alcance multidimensional y requiere la intervención interdisciplinar coordinada.
- La competencia clínica en la valoración y el manejo del dolor exige una formación continuada.
- El uso efectivo de analgésicos opioides debería facilitar el desarrollo de actividades rutinarias como la deambulación, la actividad física y las actividades de la vida diaria.
- Las enfermeras están obligadas a participar en la evaluación formal de los procesos y resultados del manejo del dolor a nivel organizativo.
- Es responsabilidad de la enfermera el negociar con otros profesionales sanitarios los cambios organizativos necesarios para facilitar prácticas.
- Las enfermeras recomiendan aquellos cambios en la política y la asignación de medios que vayan a respaldar un manejo efectivo del dolor.
2. Clasificación del dolor
El dolor puede clasificarse en función de diferentes criterios. A continuación presentamos algunos de ellos:
1. Según su duración:
a) Agudo: se caracteriza por su comienzo bien definido, la presencia de síntomas y signos físicos objetivos y por acompañarse de hiperactividad del sistema autónomo. Tiene un final predecible y, en general, cumple una función de señal de alarma o de que algo no funciona bien. Aunque ocasionalmente hay factores psicológicos implicados, este dolor no se debe casi nunca a psicopatología o influencias ambientales.
b) Crónico: puede definirse como aquel que persiste después del curso habitual de una enfermedad aguda o después del tiempo razonable para que sane una lesión. Es un dolor que no tiene final predecible. Los factores ambientales y psicopatológicos influyen de forma importante.
2. Según su intensidad: La oms clasifica el dolor según su intensidad, con la finalidad de ir eligiendo el tipo de analgesia que corresponda en: leve, moderado, intenso e incapacitante.
3. Según su mecanismo etiopatológico:
a) Nocioceptivo somático: es un dolor sordo y amortiguado, más localizado sobre fascias, tejido muscular, periostio, articulaciones, ligamentos y tendones.
b) Nocioceptivo visceral: aparece a consecuencia de la estimulación visceral. Es un dolor sordo, difuso y difícil de localizar.
c) Neuropático: aparece cuando hay lesión del nervio y es un dolor quemante o urente, de tipo eléctrico como una descarga.
d) Psicógeno: Interviene el ambiente psicosocial que rodea al individuo.
e) Mixto: posee características nocioceptivas y neuropáticas de forma simultánea.
4. Según sus características:
a) Indicental o eruptivo: dolor que aparece de forma brusca ante la movilización. Es de difícil control.
b) Localizado: se produce en su lugar de origen y no irradia hacia otras zonas.
c) Referido: parte de las estructuras profundas y se irradia a otras partes del cuerpo.
d) Superficial: emerge del tejido donde abundan los nocioceptores, como la piel, los dientes y las mucosas y es fácilmente localizable. Se halla limitado a la parte del cuerpo inervado por el nervio afectado. Este es un concepto contrapuesto al de dolor visceral.
e) Dolor cólico: dolor de características agudas que puede estar desencadenado por numerosas enfermedades.
3. Valoración del dolor
El dolor es todo aquello que el paciente dice que lo es, y existe siempre que el paciente dice que lo está sufriendo. La valoración del dolor es siempre subjetiva. En los pacientes que pueden comunicarse verbalmente, informar por si mismos de la presencia de dolor es el criterio de referencia para valorar su grado y su tipo. El profesional también valora otras conductas relacionadas con el dolor, como hacer muecas, balancearse o ponerse a la defensiva. El aumento de la frecuencia cardíaca y de la presión arterial son indicadores de la respuesta fisiológica al dolor, pero no tienen por qué demostrar una relación proporcional a la magnitud del dolor experimentado por el paciente.
Así, debemos tener en cuenta que la valoración de la experiencia dolorosa puede realizarse por dos procedimientos complementarios y, por tanto, no mutuamente excluyentes: valoración subjetiva y la valoración objetiva.
En la valoración del dolor deben considerarse los siguientes parámetros:
- Localización del dolor
- Efectos del dolor en las funciones y actividades de la vida diaria
- Nivel de dolor en estado de reposo o de actividad
- Manejo de la medicación
- Factores desencadenantes o precipitantes
- Calidad del dolor (¿Qué palabras utiliza la persona para describir el dolor? Dolor sordo, punzante, etc.?)
- Irradiación del dolor (¿El dolor va más allá del foco inicial?)
- Severidad del dolor (escala de intensidad de 0 a 10)
- Frecuencia temporal (ocasional, intermitente, continua)
3.1 Obtención de datos subjetivos
Para la obtención de datos subjetivos respecto al dolor, existen múltiples escalas que podemos utilizar en la actualidad. Podemos realizar una clasificación de las escalas más utilizadas y más conocidas en nuestro ámbito (Montero Ibáñez y Manzanares Briega, 2005):
1. Escalas unidimensionales:
a) Escala verbal simple: En esta escala se utiliza las palabras como «leve», «moderado» o «intenso» para determinar la intensidad del dolor. Así, se pide al paciente que seleccione la palabra que describa mejor el dolor que sufre. Las limitaciones de esta escala son que el paciente tiene que ser capaz de comprender el significado de esas palabras.
b) Escala numérica de intensidad de dolor : En esta escala de tipo Likert de 11 puntos, el 0 significa «ausencia de dolor» y el 10 significa «el peor dolor posible». La escala numérica de intensidad del dolor requiere que los pacientes seleccionen el número que mejor se ajusta a la intensidad de dolor que sufren; cuanto mayor es el valor que señalen más intenso es el dolor. Por lo general, un dolor leve se considera en el intervalo entre 1 y 3; el dolor moderado se considera en el intervalo entre 4 y 6; y el dolor intenso se considera en el intervalo entre 7 y 10 (figura 33).

c) Escala de la expresión facial (Faces Pain Scales [fps]): Esta escala se utiliza en niños de dos meses a siete años. En los niños de siete a diez años, pueden utilizarse las mismas escalas de valoración numérica que en los adultos. Esta escala utiliza seis caras que van desde la felicidad, con amplia sonrisa, a la tristeza, con lágrimas en el rostro. Cada rostro tiene una puntuación asignada y se le pide al paciente que seleccione el rostro que mejor describe cómo se siente. Esta escala puede utilizarse en pacientes con incapacidad para describir el dolor, dificultad para entender los métodos de valoración, deterioro cognitivo o analfabetos (figura 34).
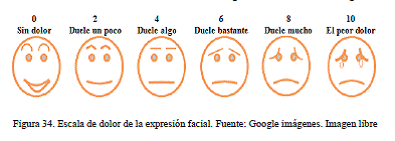
d) Escala visual analógica: La eva es una línea de 10 cm, con ausencia de dolor en un extremo y el peor dolor posible en el otro. Cuando se utiliza esta escala, el profesional pide al paciente que marque sobre la línea la intensidad del dolor que sufre. Si el paciente marca la línea a 7 cm, el profesional anotaría un nivel de dolor de 7/10. Esta herramienta es una de las escalas unidimensionales del dolor más sencillas y básicas, y una de sus limitaciones es que algunos ancianos tienen dificultades a la hora de marcar en la línea y colocar la marca por encima o por debajo de 10 cm (figura 35).

2. Escalas multidimensionales:
Las escalas multidimensionales también sirven para valorar el dolor crónico, el dolor neoplásico o el de afecciones medicoquirúrgicas complejas. La que vamos a tratar en esta sección es el cuestionario de McGill, ya que es el más extendido. Este cuestionario cuenta con una combinación de índices que mide la intensidad del dolor, el estado de ánimo, la localización del dolor (a través de un esquema corporal), descriptores verbales y preguntas sobre la eficacia de los medicamentos.
Se utiliza con mayor frecuencia en investigación o con pacientes que reciben un tratamiento activo para el dolor durante un período prolongado. Se considera que la herramienta es válida y fiable y se ha traducido a diversos idiomas. Entre sus limitaciones se encuentran el hecho de puntuar y sopesar el apartado de descriptores verbales, y la dificultad para traducir este apartado en palabras que indican síndromes.
El cuestionario puede consultarse en el trabajo de Serrano-Atero et al. (2002) sobre la valoración del dolor disponible en http://revista.sedolor.es/ pdf72002_02_06.pdf.
3.2 Obtención de datos objetivos
Además de la experiencia subjetiva de dolor, este tiene efectos objetivos en otros sistemas corporales. El dolor agudo puede activar en los pacientes una respuesta de lucha frente al estrés o de huida del mismo. En un episodio de este tipo, la presión arterial, el pulso y la respiración pueden aumentar, y el paciente sentirá el deseo imperioso de alejarse del estímulo doloroso. No obstante, es posible que estas respuestas observadas habitualmente no se produzcan en el caso del dolor crónico, porque los pacientes se han adaptado al estrés continuado y constante. Por lo tanto, el personal de enfermería no puede considerar un aumento de las constantes vitales como una indicación del nivel de dolor en pacientes con dolor crónico. Tienen que considerar los datos de las constantes vitales junto con otros indicadores, porque no hay modo de aislar los cambios con otras causas. Es posible también que aumente la tensión muscular, y el paciente puede responder defendiendo o protegiendo la zona afectada.
Tratar de forma insuficiente el dolor puede contribuir a que aparezcan náuseas, diaforesis y vómitos. Proporcionar analgésicos ayudará a aliviar estos efectos no deseados.
Además de las respuestas fisiológicas, el dolor se manifiesta con respuestas con- ductuales observables. La rnao (2002) recomienda, en su guía sobre valoración y tratamiento del dolor, observar las siguientes conductas en personas con incapacidad cognitiva y verbal:
- Apatía
- Disminución de la interacción
- Reducción de ingesta y alteración del patrón de sueño
- Balanceo
- Verbalización negativa
- Fruncir el ceño o muecas
- Respiración ruidosa
- Irritabilidad y agitación
Por último, como procedimiento específico para valorar el dolor, estableceremos:
- Realizar una valoración exhaustiva del dolor que incluya la localización, características, aparición/duración, frecuencia, calidad, intensidad o severidad del dolor y factores desencadenantes.
- Observar las claves no verbales de molestias, especialmente en aquellos pacientes que no pueden comunicarse eficazmente.
- Asegurarse de que el paciente reciba los cuidados analgésicos correspondientes.
- Utilizar estrategias de comunicación terapéuticas para reconocer la experiencia del dolor y mostrar aceptación de la respuesta del paciente al dolor.
- Considerar las influencias culturales sobre la respuesta al dolor.
- Determinar el impacto de la experiencia del dolor sobre la calidad de vida (sueño, apetito, actividad, función cognoscitiva, humor, relaciones, trabajo y responsabilidad de roles).
- Evaluar las experiencias pasadas con el dolor que incluya la historia individual y familiar de dolores crónicos o que conlleven incapacidad, si es el caso.
- Utilizar un método de valoración adecuado que permita el seguimiento de los cambios en el dolor y que ayude a identificar los factores desencadenantes reales y potenciales.
- Determinar la frecuencia necesaria para la realización de una valoración de la comodidad del paciente y poner en práctica un plan de seguimiento.
- Controlar los factores ambientales que puedan influir en la respuesta del paciente a las molestias (temperatura de la habitación, iluminación y ruidos).
- Disminuir o eliminar los factores que precipiten o aumenten la experiencia del dolor (miedo, fatiga, monotonía y falta de conocimientos).
- Enseñar el uso de técnicas no farmacológicas.
- Proporcionar a la persona un alivio del dolor óptimo mediante analgésicos prescritos.
- Utilizar medidas de control del dolor antes de que sea severo.
3.3. Consideraciones asociadas a las etapas del ciclo vital
3.3.1 Recién nacidos, lactancia e infancia
El dolor no identificado y tratado de forma insuficiente es habitual en los recién nacidos, lactantes y niños, a pesar de la abundancia de herramientas para valorar el dolor. Los recién nacidos y los lactantes preverbales corren el riesgo de ser tratados insuficientemente, a causa de la falsa creencia de que no sufren dolor. Además, se les somete a muchas intervenciones dolorosas como la prueba del talón, venopunciones, vacunas, inyecciones de vitamina K o circuncisión. Son muchos los profesionales sanitarios que temen los efectos adversos asociados a la administración de analgésicos.
Gran parte de las investigaciones sobre la fisiología del dolor se han realizado en recién nacidos. El número de receptores del dolor en los bebés es parecido al de los adultos. Las conexiones existen entre los sistemas nerviosos periférico y central a partir de las 30 semanas de gestación. Los recién nacidos prematuros tienen una mayor sensibilidad al dolor, en comparación con los demás niños, algo que se cree que se debe a que el número de neurotransmisores inhibidores es insuficiente hasta el nacimiento a término. Comparados con los niños de mayor edad, los recién nacidos muestran más respuestas hormonales, metabólicas y cardiovasculares ante el dolor, y pueden necesitar dosis más elevadas de analgésico para controlarlo bien. Tratar el dolor de forma inadecuada puede causar un retraso en la curación y tener consecuencias en el comportamiento como problemas de aprendizaje, trastornos psiquiátricos y problemas de desarrollo neurológico.
3.3.2 Personas mayores
El dolor predomina en los adultos de edad avanzada, y un 80 % de todos los pacientes que se encuentran en centros de asistencia prolongada, y entre un 25 % y un 50 % de los ancianos que viven en casa, refieren dolor crónico diario. El dolor no es una consecuencia normal del envejecimiento.
La enfermedad crónica puede influir en la valoración precisa del dolor, como sucede en la artrosis, la enfermedad vascular periférica o el cáncer. Los pacientes sometidos a intervenciones quirúrgicas o diagnósticas pueden sufrir dolor agudo. Es posible que no sean capaces de diferenciar si el dolor ha sido inducido quirúrgicamente o si es un dolor crónico procedente de anteriores afecciones dolorosas.
Se sabe poco acerca del efecto que tiene el envejecimiento en la percepción del dolor. No hay pruebas que indiquen que la sensación de dolor sea menor en los ancianos, una percepción errónea frecuente. La transmisión a lo largo de las fibras nerviosas que canalizan el dolor puede alterarse con la edad, pero no está claro cómo afecta este cambio a la experiencia del dolor. Los estudios sobre sensibilidad y tolerancia al dolor han indicado que probablemente los cambios en la percepción de este no son clínicamente significativos.
Algunas cuestiones relacionadas con los profesionales sanitarios también pueden influir en el tratamiento del dolor en las poblaciones de mayor edad. Puesto que es probable que los ancianos presenten más efectos secundarios por la analgesia, sobretodo en el caso de opiáceos, puede que los profesionales sanitarios traten de un modo insuficiente el dolor en estos pacientes.
El profesional de enfermería valora si el paciente de edad avanzada tiene alguna alteración auditiva. Si es así, se sitúa delante del paciente, habla despacio, con un tono de voz normal, reduce el ruido ajeno y proporciona instrucciones por escrito. Puesto que es posible que los adultos mayores procesen la información más lentamente que los pacientes más jóvenes, el personal de enfermería también les deja tiempo suficiente para responder.
La alteración cognitiva, la demencia y la confusión son más frecuentes en los ancianos. Valorar con precisión el dolor es más complicado cuando los pacientes sufren estas afecciones. Sin embargo, no hay pruebas de que los pacientes con una alteración cognitiva experimenten menos dolor. El personal de enfermería no debe considerar que la información relativa al dolor procedente de estos pacientes sea menos válida que la de otros enfermos. Los profesionales sanitarios pueden observar las conductas relacionadas con el dolor (p.e. inquietud, ponerse a la defensiva, pasear con nerviosismo) que muestran los pacientes para valorar este síntoma, pero estas observaciones no son específicas del dolor y pueden responder a otras situaciones.
3.4 Consideraciones culturales y ambientales
Estudios en ee. uu. han demostrado que es más probable que los profesionales sanitarios puntúen más bajo el dolor en los pacientes de grupos raciales o étnicos minoritarios que en los pacientes caucásicos. También se observan diferencias en cuanto a las expectativas de recibir un tratamiento apropiado para el dolor. Los afroamericanos, los hispanos y otros pacientes pertenecientes a minorías raciales o étnicas reciben menos analgésicos, en comparación con la población caucásica, en diversas situaciones, como en el dolor oncológico, el dolor postoperatorio inmediato, el dolor torácico, el dolor agudo que aparece en urgencias y la lumbalgia crónica. Esta diferencia puede deberse a factores relacionados con el paciente, como diferencias nociceptivas, procesos de comunicación o comportamientos relativos al dolor. En estudios sobre dolor inducido experimentalmente, no existen pruebas directas que relacionen los factores biopsicosociales con las diferencias étnicas en cuanto a la existencia del dolor. Sin embargo, puede haber diferencias relacionadas con la raza en cuanto a la buena disposición para comunicar el dolor, con el fin de evitar ser estereotipado.
Existen diferencias sexuales relacionadas con el dolor. Enfermedades como la fi- bromialgia, el síndrome de colon irritable, las migrañas y el dolor articular tempo- romandibular predominan más en las mujeres que en los hombres. Todos los pacientes muestran una mayor respuesta fisiológica al dolor, incluido el aumento de la frecuencia cardíaca y de la presión arterial. A pesar de la considerable atención dedicada a factores biológicos (como las influencias hormonales y genéticas), los factores psicológicos y sociales también podrían explicar las diferencias sexuales a la hora de comunicar el dolor. Se desconoce si existen diferencias específicas de uno u otro sexo que sean fundamentales en los mecanismos básicos del dolor. Es necesario alcanzar una mayor comprensión de las cuestiones fisiológicas, sociales y psicológicas que influyen en el mismo.
El profesional debe valorar factores socioculturales como la pertenencia a una et- nia, la aculturación y el sexo, que influyen en la conducta y expresión relacionadas con el dolor. También debe identificar variables sociales y contextuales que pueden ser causa de disparidad relativa al dolor entre las minorías raciales y étnicas.
4. Tratamiento del dolor
En lo que respecta al tratamiento del dolor, debemos ser conscientes de la multi- dimensionalidad del mismo, por ello debemos conocer que el tratamiento también puede ser abarcado desde varios aspectos:
4.1 Tratamiento no farmacológico del dolor
En cuanto a las técnicas que pueden ayudar a la reducción del dolor de forma no farmacológica, ya hemos tratado alguna en el apartado de comodidad. Así, debemos conocer que también podemos realizar el alivio del dolor a través del tacto (masaje) o usar técnicas de relajación para aliviarlo.
El control ambiental de los elementos que envuelven al paciente también es un factor no farmacológico para conseguir la reducción e incluso la paliación del dolor. De esta manera reducir la luz de la habitación, controlar que la temperatura sea muy agradable para el paciente, el olor, e incluso el tacto con el que el paciente siente las sábanas, toallas etc. puede colaborar a la reducción del mismo.
4.2 Tratamiento farmacológico del dolor
Aunque desde enfermería no vamos a prescribir los fármacos a administrar, sí debemos conocer que hay componentes y herramientas desarrolladas para el control del dolor, así como también debemos conocer la escalera analgésica para el tratamiento del dolor propuesta por la oms (figura 36), ya que, como sanitarios, debemos conocer hasta donde podemos llegar con la terapia farmacológica. A continuación se expone dicha escalera.

4.3 Educación de paciente y prevención de efectos adversos relacionados con el dolor
El dolor no es una buena experiencia, y puede afectar tanto desde el punto de vista físico como emocional. Para el personal de enfermería que atiende a pacientes que sufren dolor, el tratamiento apropiado es un factor crucial. El dolor agudo que no recibe un tratamiento adecuado puede alterar la función respiratoria, disminuir la respuesta inmunitaria y prolongar la estancia en el hospital. En los pacientes con dolor crónico, el tratamiento apropiado del dolor disminuye el estrés y aumenta la capacidad funcional del paciente.
Si el dolor agudo no se trata o se hace de forma insuficiente, los pacientes tienen riesgo de sufrir síndromes de dolor neuropático más difíciles de tratar, como el síndrome del dolor regional complejo. La presencia continua de estímulo doloroso en los nervios periféricos causa plasticidad neuronal y transfiere el estímulo doloroso al sistema central. Estos síndromes son muy difíciles de tratar.
Los pacientes que se han sometido a una intervención quirúrgica o que han sufrido una lesión por aplastamiento tienen un mayor riesgo de sufrir síndrome del dolor regional complejo. El profesional debe saber que, cuando un paciente con una lesión de este tipo sigue refiriéndose a un nivel elevado de dolor y empieza a experimentar la consiguiente pérdida funcional, sensibilidad térmica, inflamación u otras alteraciones cutáneas, es posible que sufra un síndrome del dolor regional complejo. También deben estar alerta ante los términos que suelen utilizar los pacientes para informar de un dolor neuropático, como quemazón, hormigueo doloroso, sensación de alfileres y agujas (sensación parestésica) y entumecimiento doloroso.
El hecho de enseñar a los pacientes las ventajas de controlar el dolor puede ayudar a corregir la percepción errónea que algunos enfermos tienen sobre tolerar el dolor estoicamente, en lugar de tomar medicación para aliviarlo. El dolor tiene muchas consecuencias negativas, y es importante ayudar a los pacientes a comprender que informar del dolor y tratarlo es una forma de mantener un nivel elevado de salud y de evitar algunos síndromes de dolor crónico. Si el paciente sigue rechazando los analgésicos, el personal de enfermería ha de considerar la posibilidad de hacerse las siguientes preguntas:
- ¿Tiene el paciente prejuicios negativos con respecto a la toma de analgésicos?
- ¿Puede permitirse el paciente los medicamentos prescritos?
- ¿Existen efectos secundarios como estreñimiento, náuseas o sensación de mareo que sean la causa del rechazo del paciente a tomar los analgésicos?
En algunos casos, puede administrarse a los pacientes antieméticos o laxantes, o ajustar la dosis para facilitarles la tolerancia a los analgésicos. Si un paciente sigue rechazando la toma de analgésicos, es muy importante comprender cuál es la causa principal de este rechazo para poder administrar el tratamiento apropiado.
Los cuidados básicos del dolor incluyen la valoración adecuada y la implementación de un plan de tratamiento efectivo. La gestión del dolor es esencial para mejorar la calidad de vida de los pacientes y facilitar su recuperación:
Valoración del Dolor:
- Entrevista con el Paciente:
- Realizar una entrevista exhaustiva con el paciente para obtener información detallada sobre la naturaleza, intensidad, duración y factores desencadenantes del dolor.
- Escala de Valoración del Dolor:
- Utilizar escalas de valoración del dolor, como la Escala Numérica del Dolor (END), la Escala Visual Analógica (EVA) o la Escala de Caras, para cuantificar la intensidad del dolor según la percepción del paciente.
- Localización y Radiación:
- Determinar la ubicación exacta del dolor y si se irradia o se extiende a otras áreas del cuerpo.
- Características del Dolor:
- Evaluar las características del dolor, como si es agudo o crónico, punzante o sordo, constante o intermitente.
- Impacto en la Función:
- Analizar cómo el dolor afecta las actividades diarias, la movilidad, el sueño y la calidad de vida del paciente.
- Factores Agravantes o Aliviadores:
- Identificar los factores que agravan o alivian el dolor, como ciertas posiciones, actividades o tratamientos.
- Historial Médico:
- Revisar el historial médico del paciente para identificar cualquier condición subyacente que pueda influir en la percepción del dolor.
Tratamiento del Dolor:
- Farmacoterapia:
- Administrar analgésicos según la intensidad y tipo de dolor. Pueden incluir analgésicos de venta libre, opioides, antiinflamatorios no esteroides (AINE) u otros medicamentos según la causa del dolor.
- Técnicas no Farmacológicas:
- Implementar técnicas no farmacológicas como la terapia física, terapia ocupacional, relajación, terapia cognitivo-conductual, acupuntura o fisioterapia.
- Intervenciones Invasivas:
- En casos de dolor crónico y resistente al tratamiento, se pueden considerar intervenciones más invasivas como bloqueos nerviosos, procedimientos de radiofrecuencia o incluso cirugía.
- Manejo Interdisciplinario:
- Colaborar con un equipo interdisciplinario que puede incluir médicos, enfermeras, fisioterapeutas y especialistas en manejo del dolor para proporcionar un enfoque integral.
- Educación al Paciente:
- Proporcionar educación al paciente sobre la naturaleza del dolor, las opciones de tratamiento, la importancia de seguir el plan de cuidados y cómo comunicar cambios en la intensidad del dolor.
- Seguimiento y Ajustes:
- Realizar un seguimiento regular con el paciente para evaluar la efectividad del tratamiento y realizar ajustes según sea necesario.
- Abordaje Multimodal:
- Utilizar un enfoque multimodal que combine estrategias farmacológicas y no farmacológicas para abordar el dolor desde múltiples perspectivas.
- Prevención del Dolor:
- Cuando sea posible, implementar estrategias preventivas para evitar la exacerbación del dolor, especialmente en situaciones postoperatorias o en pacientes con enfermedades crónicas.