
Introducción
El Diccionario enciclopédico Taber define la monitorización de los signos vitales como «la recogida y análisis de datos sobre el estado cardiovascular, respiratorio y de temperatura corporal para determinar y prevenir complicaciones». De esta forma, se entiende que los signos vitales a controlar por el personal de enfermería son: la temperatura, el pulso, la respiración y la presión sanguínea de una persona. Actualmente y debido a los avances tecnológicos, se disponen de equipos en los que también se puede controlar la oximetría de pulso junto a las otras constantes vitales, por ello consideraremos esta medición como un signo vital más.
Los signos vitales se valoran y comparan con valores normales aceptados pero no hay que desestimar que existen patrones habituales de cada paciente en una amplia variedad de circunstancias. Por lo tanto, y debido a lo anteriormente expuesto, hay que considerar que el personal de enfermería debe tomar las constantes vitales con tanta frecuencia como la condición del paciente lo requiera.
Es importante conocer que el procedimiento de toma de constantes vitales pertenece a la profesión enfermera, y es responsabilidad de la misma la exactitud en la interpretación de los datos, debido a que estos son de extrema importancia para el control y evolución del paciente. Aunque la medición de un signo vital puede delegarse en otro integrante del personal de cuidados de la salud, constituye una responsabilidad del personal de enfermería:
- asegurar la exactitud de los datos
- interpretar los hallazgos del signo vital
- informar los datos anormales.
1. Temperatura corporal
La fiebre se define como la elevación de la temperatura por encima de la variación diaria normal. En general, es un mecanismo que pone en marcha el organismo frente a una posible agresión y en el niño habitualmente se debe a infecciones; no obstante, al tener el mismo mecanismo fisiopatológico para procesos de muy diferentes etiologías, se convierte en un signo totalmente inespecífico.
La temperatura corporal normal es variable en individuos sanos y sigue un ritmo circadiano que se mantiene con la enfermedad. Es importante definir los términos de febrícula, fiebre e hiperpirexia para posteriormente realizar protocolos de actuación, y poder utilizar los tratamientos farmacológicos y otros en el momento óptimo.
En general, los valores considerados normales en el niño oscilan entre 35,6 y 38,2 °C. La temperatura corporal que excede el percentil 99 (> 37,7 °C) puede ser interpretada como fiebre; sin embargo, no existe una definición aceptada universalmente. A esta importante reflexión llegaron Andreu Guillamon, Balaguer Pallerés, Lla- gostera Reverter, Sanchis Rico y Stanciuc, en la revisión de la literatura realizada con el fin de conocer si existe consenso en los niveles que determinan la temperatura corporal. Así, la conclusión que finalmente aportaron en su estudio fue que tras la revisión de guías y manuales, y teniendo en cuenta la opinión de los diferentes autores, se considera que la temperatura corporal normal en los seres humanos oscila entre los 36,5-37,5 °C, cifras encontradas en un 40 % de las consultas que se hicieron, la febrícula varía de 37,1-37,9 °C, encontrándose dichos valores en solo dos guías clínicas y la fiebre significa una temperatura igual o superior a 38 °C, habiendo dos guías y tres autores, de un total de diez, que definen la fiebre con esta cifra, representando un 50 % del total. Por otro lado, algunos autores y guías definen la hipotermia como la temperatura corporal inferior a 35 °C-36 °C, hallándose estos valores en el 50 % de las búsquedas, ya que no en todos los artículos y guías se definió dicho termino. Por último, unos autores consideran diferencias de 0,5 °C según el lugar corporal de la toma de la temperatura, siendo este el lugar más frecuente para la toma de la temperatura la axila, pero otros, sin embargo, la consideran mediante la evaluación táctil y rectal. Los padres, sin embargo, estiman la fiebre a una temperatura axilar de 37,7 °C.
2. Pulso
El pulso es una sensación palpitante que puede sentirse sobre una arteria periférica como la radial o la carótida, también podemos auscultar el pulso apical sobre la punta del corazón.
Los pulsos periféricos son el resultado de una onda de sangre impulsada dentro de la circulación arterial por la contracción del ventrículo izquierdo. Con leves pausas, el ventrículo izquierdo se contrae de forma incesante para expulsar sangre dentro de una aorta que ya está llena, y las paredes arteriales en el sistema cardiovascular se expanden para compensar el incremento de presión sanguínea. Las características del pulso proporcionan información de la efectividad del corazón como bomba y de lo adecuado del flujo sanguíneo periférico.
La frecuencia del pulso se mide en latidos por minuto. La frecuencia normal del pulso en adolescentes y adultos se halla en un nivel de 60 a 100 latidos por minuto.
Entre los aspectos que hay que valorar cuando tomamos el pulso periférico están:
- El ritmo. Se refiere a la regularidad de los latidos del corazón y los intervalos entre los mismos. Si el tiempo que transcurre entre los latidos es el mismo, se denomina pulso regular. Si este tiempo es distinto se denomina arritmia.
- La frecuencia. Es el número de latidos por minuto. La frecuencia cardíaca varía según la edad, el sexo, la talla, la actividad física y emocional, el calor y la posición del cuerpo. Cuando la frecuencia es superior a las 100 ppm se denomina taquicardia y si es inferior a 50 ppm bradicardia.
- La tensión o elasticidad. Es el grado de compresión de la pared arterial e indica la presión que tiene la sangre en ese punto. Si el pulso se oblitera con una presión ligera es un pulso suave y si hace falta una presión mayor se denomina pulso duro. En este aspecto influye, entre otros factores, la elasticidad de las arterias.
3. Respiración
Bajo condiciones normales, la respiración de los adultos saludables es de 12 a 20 veces por minuto. Debemos saber que los lactantes y niños respiran con más rapidez. La profundidad de las respiraciones varía normalmente de superficial a profunda. El ritmo de la respiración suele ser regular. Un ritmo respiratorio irregular se presenta cuando el ciclo inhalación/exhalación y las pausas intermedias se presentan en intervalos desiguales.
En la respiración hay que valorar la frecuencia, profundidad y ritmo respiratorios por inspección (observando y escuchando) o mediante su audición con el estetoscopio.
Hay que determinar la frecuencia al contar el número de respiraciones por minuto. Es importante conocer que si las respiraciones son muy superficiales y difíciles de detectar, se puede observar la escotadura esternal, donde la respiración es más aparente.
En un lactante o un niño pequeño, se debe valorar la respiración antes de realizar cualquier otro procedimiento sobre él, de manera que el niño no esté llorando, lo cual puede alterar el estado respiratorio.
4. Oximetría del pulso
Noguerol Casado y Seco González definen la oximetría de pulso o pulsioximetría como la medición no invasiva del oxígeno transportado por la hemoglobina en el interior de los vasos sanguíneos, realizándose esta medición con un aparato llamado pulsioxímetro o saturómetro.
La oximetría del pulso es una técnica no invasiva que mide la saturación de oxihe- moglobina de la sangre arterial. Un sensor usa un rayo de luz roja e infrarroja que viaja a través de los tejidos y los vasos sanguíneos. Una parte del sensor emite la luz y otra parte la recibe. Luego, el oxímetro calcula la cantidad de luz absorbida por la sangre arterial, la hemoglobina no oxigenada absorbe más luz roja mientras que la oxigenada absorbe más luz infrarroja.
Los transductores que se utilizan están preparados para emplearse sobre un dedo de la mano, un dedo del pie, un lóbulo de la oreja, la frente y el puente de la nariz.
Es importante conocer las limitaciones y las causas de error más comunes a la hora de tomar la oximetría de pulso que, según los nombrados autores son:
- Anemia severa: la hemoglobina debe ser inferior a 5 mg/dl para causar lecturas falsas.
- Interferencias con otros aparatos eléctricos.
- El movimiento: los movimientos del transductor, que se suele colocar en un dedo de la mano, afectan a la fiabilidad (por ejemplo el temblor o vibración de las ambulancias), se soluciona colocándolo en el lóbulo de la oreja o en el dedo del pie o fijándolo con esparadrapo.
- Contrastes intravenosos pueden interferir si absorben luz de una longitud de onda similar a la de la hemoglobina.
- Luz ambiental intensa: xenón, infrarrojos, fluorescentes.
- Mala perfusión periférica por frío ambiental, disminución de temperatura corporal, hipotensión, vasoconstricción… Es la causa más frecuente de error, ya que es imprescindible para que funcione el aparato que exista flujo pulsátil. Puede ser mejorada con calor, masajes, terapia local vasodilatadora, quitando la ropa ajustada, no colocar el manguito de la tensión en el mismo lado que el transductor.
- La ictericia no interfiere.
- El pulso venoso: fallo cardíaco derecho o insuficiencia tricuspídea. El aumento del pulso venoso puede artefactar la lectura, se debe colocar el dispositivo por encima del corazón.
- Fístula arteriovenosa. No hay diferencia salvo que la fístula produzca isquemia distal.
- La hemoglobina fetal no interfiere.
- Obstáculos a la absorción de la luz: laca de uñas (retirar con acetona), pigmentación de la piel (utilizar el 5.° dedo o el lóbulo de la oreja).
- Dishemoglobinemias: la carboxihemoglobina (intoxicación por monóxido de carbono) y la metahemoglobina absorben longitudes de onda similares a la oxihemoglobina. Para estas situaciones son necesarios otros dispositivos como co-oxímetros.
Esta técnica no sustituye el análisis de gases en sangre arterial, aunque es cierto que la desaturación indica anomalías en el intercambio de gases. De esta manera, presenta ciertas ventajas y desventajas respecto a la gasometría.
Ventajas respecto a la gasometría:
- Proporciona una monitorización instantánea, continua y no invasiva.
- No requiere de un entrenamiento especial. Es fácil de usar.
- Es fiable en el rango de 80-100 % de saturación, que es el más interesante en la práctica clínica.
- Además informa sobre la frecuencia cardiaca y puede alertar sobre disminuciones en la perfusión de los tejidos.
- Es una técnica barata y existen aparatos portátiles muy manejables.
- La gasometría es una técnica cruenta, que produce dolor y nerviosismo durante la extracción, dando lugar a hiperventilación, lo que puede llevar a sobreestimación de la oxigenación.
- Asequible en Atención Primaria.
Desventajas respecto a la gasometría:
- La pulsioximetría no informa sobre el pH ni la PaC02.
- No detecta hiperoxemia.
- No detecta hipoventilación (importante en pacientes respirando aire con concentración elevada de O2).
- Los enfermos críticos suelen tener mala perfusión periférica.
5. Tensión arterial
El Diccionario enciclopédico Taber define la presión arterial como «la tensión ejercida sobre las paredes de las arterias por la fuerza de la contracción del corazón, la resistencia de las arteriolas y los capilares, la elasticidad de los vasos sanguíneos y el volumen y viscosidad de la sangre».
La presión arterial normal se define como un valor de presión arterial sistólica que va de 100 a 120 mmHg, y un valor de presión diastólica por debajo de 80 mmHg (en adultos mayores de 18 años). Cuando los valores de presión arterial se encuentran entre 120 y 140 mmHg en la sístole y entre 80 y 90 mmHg en la diástole se diagnostica prehipertensión. El Joint National Committee, en su vii informe, determina las cifras y categorías para establecer la hipertensión y el grado de las mismas. Estas cifras se exponen en la tabla 14.

Este mismo organismo ha presentado recientemente (2014) un algoritmo de decisión para ayudar en la toma de decisiones respecto a la presión arterial elevada en adultos (figura 32).
En los protocolos de la Generalitat Valenciana (2007), se define que la valoración de la presión arterial es la medición de la presión arterial, tanto sistólica como diastólica. El objetivo del procedimiento es obtener, con un método no invasivo o indirecto, la medición de la tensión arterial producida por el paso de la sangre a través de una arteria. El equipo que se requerirá para llevar a cabo la técnica es un fonendoscopio y un esfingomanómetro. Y el procedimiento que se establece es el siguiente:
a) Revisar el perfecto funcionamiento del equipo.
b) Realizar lavado de manos.
c) Preservar la intimidad del paciente.
d) Informar al paciente de la técnica a realizar.
e) Solicitar la colaboración del paciente y familia
f) Colocar al paciente sentado o en decúbito supino.
g) Asegurarse que el paciente está a reposo al menos diez minutos antes de la toma de tensión arterial, con la vejiga urinaria vacía, sin haber fumado o comido recientemente.
h) Proporcionar un entorno tranquilo y confortable.
i) Desvestir la parte superior del brazo del paciente, asegurándose de que no comprima la ropa, apoyado en una superficie lisa y con la fosa antecubital a nivel del corazón.
j) Colocar el manguito del esfingomanómetro dos centímetros por encima de la fosa antecubital y rodear uniformemente el brazo.
k) Palpar la arteria braquial y colocar el fonendoscopio encima (2 cm por debajo del manguito).
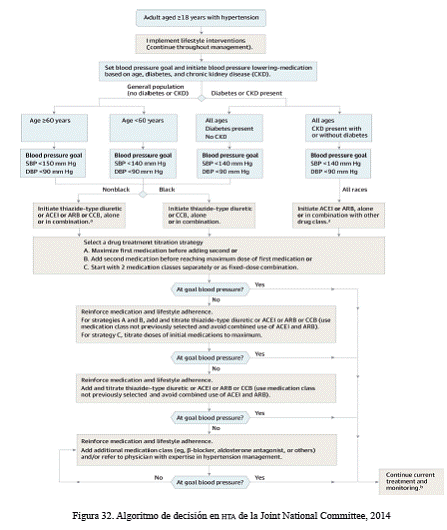
Leyenda:
sbp indicates systolic blood pressure; dbp, diastolic blood pressure; acei, angiotensin-converting enzyme; arb, angiotensin receptor blocker; and ccb, calcium channel blocker aceis andarbs should not be used in combination. If blood pressure fails to be maintained at goal, reenter the algorithm where appropriate based on the current individual therapeutic plan.
l) Cerrar con la otra mano la válvula de la perilla.
m) Inflar el manguito hasta que el esfingomanómetro marque 20 mmHg por encima de la tensión arterial habitual del paciente.
n) Abrir la válvula de salida de aire lentamente, hacerlo observando la escala para detectar el lugar en el que se escucha el primer sonido o presión sistóli- ca o máxima, que gradualmente aumenta de tono e intensidad y se modifica progresivamente hasta que desaparece (presión diastólica o mínima).
o) El siguiente sonido menos intenso es la 2.a cifra o presión diastólica.
p) Continuar disminuyendo la presión del manguito hasta que no se escuchen ruidos, 3.a cifra o 2.a presión diastólica.
q) Retirar el manguito y fonendoscopio.
r) Dejar al paciente en posición cómoda.
s) Realizar lavado de manos.
t) Registrar en la documentación de enfermería las hora de la toma.
u) Si los valores están fuera de la normalidad, actuar ca o avisar al médico.
Observaciones:
- Revisión del tensiómetro cada seis meses o cuando se precise.
- Si se duda de alguna cifra obtenida, esperar dos minutos y volver a realizar la medición.
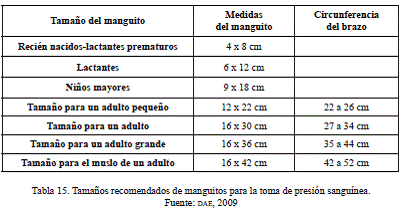
- El tamaño del esfingomanómetro ha de ser de ancho dos tercios del brazo y de largo el perímetro del brazo más un 20 %. Han de ser los apropiados según peso y edad (tabla 15).
- No tomar la presión arterial en el brazo de una paciente mastectomizada, con fístula arteriovenosa o amputación, tampoco en el brazo que soporta fluido- terapia.
- Si se realiza la medición mmii colocar el fonendoscopio en el hueco poplíteo.
Parece que ha habido un error tipográfico en tu pregunta anterior. Supongo que te refieres a los «cuidados básicos en la hemodinámica»:
Monitoreo Hemodinámico:
- Presión Arterial:
- Medir y registrar regularmente la presión arterial para evaluar la fuerza del flujo sanguíneo en las arterias.
- Frecuencia Cardíaca:
- Monitorizar la frecuencia cardíaca para evaluar la eficacia del bombeo cardíaco y la respuesta del sistema cardiovascular.
- Frecuencia Respiratoria:
- Evaluar la frecuencia respiratoria para comprender la relación entre la función cardíaca y pulmonar.
- Saturación de Oxígeno (SaO2):
- Monitorizar la saturación de oxígeno para evaluar la cantidad de oxígeno transportada por la hemoglobina en la sangre.
- Temperatura Corporal:
- Controlar la temperatura del paciente, ya que las variaciones pueden afectar la resistencia vascular y la demanda metabólica.
Intervenciones en Hemodinámica:
- Fluidoterapia:
- Administrar líquidos intravenosos según las necesidades para mantener el volumen sanguíneo y la presión arterial.
- Posición del Paciente:
- Ajustar la posición del paciente, como elevar las piernas o cambiar la posición del cuerpo, para mejorar el retorno venoso y la circulación.
- Uso de Inotrópicos y Vasopresores:
- En situaciones específicas, administrar medicamentos inotrópicos para mejorar la contractilidad cardíaca o vasopresores para aumentar la presión arterial.
Evaluación de la Perfusion:
- Color de la Piel:
- Observar el color de la piel y las membranas mucosas para evaluar la perfusión periférica.
- Rellenado Capilar:
- Evaluar el tiempo de relleno capilar, especialmente en las uñas, para obtener información sobre la perfusión periférica.
- Temperatura de Extremidades:
- Evaluar la temperatura de las extremidades para identificar posibles problemas de perfusión.
- Estado Mental:
- Observar el estado mental del paciente para detectar cambios que puedan indicar alteraciones en la perfusión cerebral.
Prevención de Complicaciones:
- Prevención de Trombosis:
- Implementar medidas para prevenir la formación de coágulos sanguíneos, como la movilización temprana y el uso de medias de compresión.
- Control de la Hidratación:
- Asegurar una hidratación adecuada para mantener el volumen sanguíneo y prevenir la hipovolemia.
- Control de la Presión Arterial:
- Mantener la presión arterial dentro de rangos normales para prevenir complicaciones como la insuficiencia cardíaca o el daño renal.