
Una vez finalizado el postoperatorio inmediato, aproximadamente 72 horas hasta que el paciente puede respirar sin problemas sin la ventilación mecánica y se han vigilado los riesgos de sangrado, da comienzo la fase en la que se elabora el plan de cuidados intermedios y el paciente pasa a cargo de la planta de hospitalización.
El paciente es ingresado en este caso la planta de ORL, sus profesionales antes de la llegada del paciente:
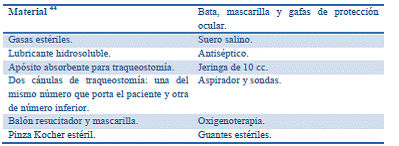
– Preparan en la habitación, una mesilla para que el enfermo este más cómodo con:
- Jeringuillas de 60 ml de cono urológico para la alimentación enteral.
- Varias ampollas de un fluidificador de las secreciones.
- Suero fisiológico para el lavado de las sondas y tubos de aspiración.
- Gasas para la limpieza de las secreciones del paciente.
- Sondas de aspiración del número adecuado.
– Se comprobará el correcto funcionamiento del equipo de aspiración, así como que los tubos de aspiración sean lo suficientemente largos y que estén bien montados.
A su llegada a la Unidad de Hospitalización, el paciente es recibido por la enfermera que deberá comprobar la correcta ventilación a través de la cánula con neumotaponamiento. A continuación se elevará la cabecera de la cama entre 30°-45°. Se comprobará la correcta colocación de la sonda nasogástrica de alimentación (insuflando 20 ml de aire a su través y auscultando el burbujeo debajo del apéndice xifoides del esternón). Si no existe contraindicación se iniciará la tolerancia con agua por la sonda.
Se comprobaran los tipos de vías intravenosas que lleva y la fluidoterapia.
Protocolo de acogida:
Se procederá a realizarlo nada mas ingrese el paciente en la unidad6
– Actividades en el ingreso:
- Tranquilizar e informar al enfermo.
- Toma de constantes:
- Pulsioxímetro.
- Frec. Cardiaca.
- Frec. Respiratoria.
- Temperatura.
- Tensión arterial.
- Informar al enfermo sobre el funcionamiento de la unidad.
- Informar a la familia del funcionamiento del servicio.
- Informar sobre el funcionamiento de la Cama y timbre.
– Actividades derivadas de órdenes médicas:
- Extracción de muestras para analítica de ingreso, cultivos…etc.
- ECG
- Radiografía de tórax
- Sonda vesical, nasogástrica…
– Comenzar con el tratamiento prescrito por el facultativo:
- fluidotrerapia, antibioterapia, oxigenoterapia, nutrición, etc…
– Dar el ingreso en admisión.
– Apertura de hoja de cuidados de Enfermería e incluir al paciente en los protocolos vigentes en la unidad en ese momento, ejemplo prevención de riesgo de caídas o acogida del paciente a la unidad

Acto seguido, la actitud de la enfermera debe ir encaminada hacia la prestación de unos cuidados exhaustivos, los cuales deben ir dirigidos a cubrir las necesidades que el paciente presente en cada momento y que se pueden elaborar analizando los diagnósticos de enfermería y la realización de un proceso de atención enfermera en este caso por patrones funcionales de M. Gordon.
VALORACIÓN POR PATRONES FUNCIONALES DE GORDON
Datos Objetivos encontrados en la exploración en el preoperatorio
AP. Es un varón de 168 cm de altura y 75 Kg de peso, 26,75 de IMC lo cual nos indica que tiene un sobrepeso.
- T. A: 125/80 mmHg.
- Fc: 75 ppm.
- Fr: 14 rpm
- T°: 36,6° C.
Cabeza: Aparentemente la cabeza, cara y cuello son normales, con ausencia de exoltafmos y sin Hipertrofia en la Glándula Tiroidea.
Tórax: aparentemente normal, sin signos de tiraje.
Abdomen: distendido a causa del sobrepeso, posee un perímetro abdominal aumentado con exceso de masa en la zona.
Genitourinaria: no se encuentran hallazgos significativos en esta zona.
Miembros Superiores: manos grandes con aspecto seco y duro. Relleno capilar dentro de los límites normales.
Miembros Inferiores: no edematizado, sin signos ni síntomas de interés.
ALERGIAS: NO ALERGIAS MEDICAMENTOSAS CONOCIDAS.
Datos objetivos en el postoperatorio
Solo se comentaran las variables con el anterior estado del paciente.
- T. A: 135/75 mmHg.
- Fc: 115 ppm.
- Fr: 18 rpm
- T°: 35,6° C.
Cabeza: cara y cuello edematosos levemente por la cirugía, cuello con drenaje de contenido serohemático. Estoma limpio y correctamente sujeto, portador de sonda nasogástrica.
Tórax: leves signos de tiraje.
Miembros Superiores: portador de vía periférica en MSD calibre 18.
- PERCEPCIÓN Y MANEJO DE LA SALUD:
El paciente es parcialmente independiente, necesita tanto él, como su familia, instrucciones para el cuidado de su estoma y la fluidificación de las secreciones Se realizara las curas del estoma hasta que el orificio sea estable, se instruirá al paciente y a la familia en el proceso para limpiar la cánula interna (página 84), en que hacer en caso de decanulación accidental, en caso de obstrucción de la vía aérea por un tapón mucoso .
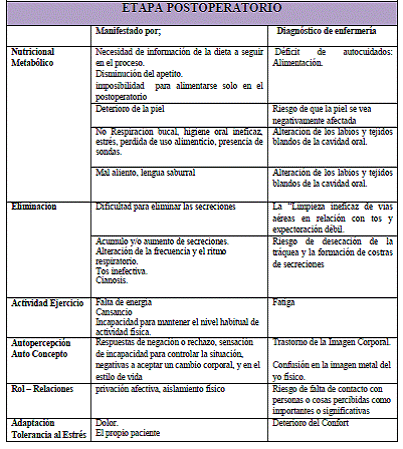
- NUTRICIONAL – METABÓLICO:
Comida por SNG, hasta proceso de reintroducción alimentaria, que se desarrolla en la página 90.
Temperatura corporal es de 35,6 ° C.
- ELIMINACIÓN:
No presenta incontinencia urinaria, no está estreñido
- ACTIVIDAD – EJERCICIO:
Alterado de momento, en cuento se encuentre con menos sensación de disnea, deberá pasear con normalidad.
- SUEÑO – DESCANSO:
Le cuesta mantener el sueño por problemas con la tos.
- AUTOPERCEPCIÓN – AUTO CONCEPTO:
Necesita aceptar los cambios en su estado y en su imagen personal.
- ROL – RELACIONES:
Se ve alterado por no poder comunicarse vía oral, aunque se maneja bien con papel y bolígrafo, además de señas, se pone nervioso al ver que su comunicación no es fluida.
- ADAPTACIÓN – TOLERANCIA AL ESTRÉS
Según refiere se está adaptando bien, gracias a su familia y a su mujer.
También considera que la información, que le facilitaron desde el punto de la consulta de precirugía, pasando por la planta, es acorde con los sentimientos y acontecimientos que se han ido sucediendo y esto le ayudado a ir adaptándose a los diferentes cambios y escenarios.
Cuidados/Técnicas de la Enfermería en esta fase:
Cura del estoma:
Normalmente se necesita curar una vez al día, pero si se observan exudados anormales o signos de infección se hará con más frecuencia, aprovechando los cambios de los apósitos y de la cánula.

![]()
Técnica:
- Informar al paciente
- técnica estéril, una vez retirada la cánula nos pondremos los guantes.
- Observar el estado de la herida quirúrgica y apósitos, este es el momento en que se toman las muestras si se sospecha infección.
- Limpiar el estoma con aplicadores estériles empapados en clorhexidina evitando que entre la solución hacia el interior de la cánula.
- Aclarar con suero salino y secar.
- Aplicar antibiótico tópico si precisa.
- Se coloca el apósito estéril y se introduce la cánula limpia.
- Vigilancia del aspecto del estoma y de la piel periestomal, en ocasiones puede aparecer tejido de granulación, que se eliminará fácilmente mediante cauterización química con nitrato de plata.
- Reflejar en la hoja de enfermería el estado de la herida, apósitos y la presencia o no de exudados.
Cura de drenajes:
Habitualmente están presentes cuando se ha realizado cirugía de cabeza y cuello. En cada cambio de turno debemos de asegurarnos de su correcto emplazamiento, fijación y permeabilidad.
Observaremos la cantidad y las características del líquido drenado, anotando estos datos en los registros de enfermería de la historia. Se cambiará el recipiente colector cada 24 horas si precisa. Se curará la zona de inserción en la piel como es habitual en cualquier catéter, usaremos técnica estéril.
| Material | Campo y guantes estériles Gasas |
| Soluciones antisépticas | Apósitos |
Técnica:
![]()
- Informar al paciente.
- Retirar el apósito sucio y observar si están presentes exudados.
- Poner guantes estériles.
- Limpieza de la zona para retirar restos de sangre, soluciones, etc.
- Secar y aplicar antisépticos.
- Cubrir con el apósito estéril, cerciorándonos de que quede el drenaje firmemente sujeto asegurando su lugar de emplazamiento y que no quede acodado.
Alimentación por sonda nasogástrica:
El paciente necesitara de este cuidado hasta que las heridas Traqueoesofágicas estén curadas.
| Material | Dieta prescrita por el servicio de dietética | Medicación si precisa |
| Bolsa o jeringa de alimentación | Vaso con agua, Servilleta y guantes desechables | Pinza de Kocher |
Técnica:
![]()
- Lavado de manos higiénico.
- Informaremos al paciente.
- Comprobaremos el perfecto emplazamiento, permeabilidad y fijación de la sonda.
- Colocar al paciente en posición de Fowler.
- Pinzaremos la sonda para retirar el tapón.
- Conectaremos la jeringa vacía a la sonda, despinzar y aspirar para comprobar que no hay retención.
- Volver a pinzar la sonda y conectar la bolsa o jeringa sin émbolo con la dieta, despinzar y dejar que el alimento pase por gravedad o colocar el émbolo y ejercer una ligera presión.
- Administraremos la dieta lentamente para evitar intolerancias o diarreas, a temperatura ambiente y evitaremos la existencia de grumos y la introducción de aire.
- Si durante la administración hay nauseas y vómitos se suspenderá.
- Finalizaremos introduciendo 50 ml agua para mantener la permeabilidad de la sonda.
- Colocar el tapón de la sonda.
Cambio de cánula de traqueostomía
El primer cambio de la cánula es responsabilidad del cirujano y los cambios sucesivos de la enfermera. Emplearemos el menor tiempo posible, minimizando así el riesgo de una situación de urgencia respiratoria como puede ser la estenosis del estoma por dejarlo sin cánula un tiempo excesivo.
Se realizara pasadas las primeras 48 horas, dándose en este caso en la UCI, desde ese momento la cánula completa se cambiará cada 24 horas, con el fin de observar el estoma facilitando su limpieza y desinfección.
Técnica:
![]()
- Informar al paciente sobre la finalidad del cambio de cánula.
- Colocar al paciente en posición de semisentado, retirando la almohada y cuello hiperextendido.
- Oxigenar al paciente, antes del cambio de la cánula interna.
- Comprobar el tipo y calibre de cánula que porta el paciente.
- Higiene de manos. (hasta este punto enseñaremos también a familiar y paciente)
- Colocarse, guantes estériles, bata, mascarilla y gafas.
- Campo estéril.
- Preparar la cánula nueva, comprobando que el balón es estanco.
- Retirar la cánula interna e insertar, cerciorándose que se ha retirado el contenido del balón de neumotaponamiento.
- Extraer la cánula interna con suavidad y firmeza.
- Limpiar estoma con una torunda impregnada en suero fisiológico.
- Secar y aplicar antiséptico del mismo modo.
- Lubricar la cánula, evitando excesos de lubricante que acaben siendo aspirados.
- Introducción de la cánula colocando la punta sobre el estoma y dirigirla en la tráquea a inferior. Si hay resistencia a la introducción, rotar la cánula, ligeramente y con hasta encontrar la vía correcta de acceso. Si el problema persiste, intentar introducir una cánula de un número menor.
- Extraer fiador, sujetando la cánula externa con los dedos para evitar, desplazamientos accidentales de la cánula.
- Introducir la cánula interna.
- Fijar la cánula interior en la exterior, con el mecanismo de la cánula.
- Colocar apósito estéril entre el estoma y el apósito absorbente.
- Fijar la cánula alrededor del cuello, con su cinta.
- En las cánulas de neumotaponamiento, inflar el manguito con 3-5 cm de aire.
- Cerciorarse que el paciente esté cómodo y ventile correctamente antes de fijar definitivamente la cánula.
- Registro de la acción.
Se podrá iniciar la formación con el paciente y familiar/cuidador, pues cuando la tráquea, estoma, del paciente lo permitan y no sean necesarias medidas de esterilidad, ni haya riesgos añadidos estos cambios deberán ser realizados por el paciente o familiares.
Aspiraciones secreciones
La aspiración de secreciones se realizará tantas veces como precise el paciente pero no de forma rutinaria, para la misma es necesario conocer la técnica y el material que precisa, con ello conseguiremos, mantener la vía aérea permeable mediante la eliminación de secreciones, previniendo a su vez la aparición de infecciones y atelectasias.
Técnica:
![]()
- Informar al paciente de la técnica a realizar, si está consciente.
- Proporcionar intimidad al paciente.
- Lavar las manos.
- Colocar la mascarilla.
- Conectar el manómetro de aspiración y poner el indicador de aspiración entre
- 80-100 mm. de Hg.
- Auscultar al paciente.
- Abrir el paquete que contiene la sonda estéril.
- Poner los guantes estériles.
- Conectar la sonda al aspirador.
- Comprobar que el equipo funcione adecuadamente.
- Desconectar al paciente de la fuente de oxígeno, si estuviese conectado a la misma.
- Hiperoxigenar al paciente con oxígeno al 100%, ventilando con ambú.
- Introducir la sonda sin aspirar, girándola suavemente hasta que ésta no progrese más.
- Aspirar intermitentemente para evitar que la sonda se adhiera a las paredes, impidiendo la aspiración e irritación de la mucosa.
- Aspirar entre 10-15 segundos.
- Hiperoxigenar al paciente con ambú el tiempo necesario, entre cada aspiración.
- Repetir el proceso las veces necesarias, valorando según la auscultación.
- Conectar al paciente de nuevo a la fuente de oxígeno.
- Lavar la goma de aspiración en recipiente de suero fisiológico.
- Desechar los guantes y la sonda.
- Reposicionar al paciente.
- Lavar las manos.
- Reevaluar el sistema respiratorio del paciente en relación con los resultados esperados e inesperados.
- Registrar en la hoja de comentarios de enfermería, la hora de la aspiración, la cantidad, el color, la consistencia y olor de las secreciones, y demás observaciones pertinentes.
Recomendaciones:
- Es aconsejable que la técnica de la aspiración sea realizada por dos personas, sobre todo en pacientes no colaboradores (uno ventilará al paciente y el otro realizará la aspiración).
- La aspiración de secreciones bronquiales debe de realizarse cuando sea necesario, y no de manera rutinaria.
- En pacientes conscientes, antes de la aspiración, invitarle a toser y hacer respiraciones profundas.
- Si las secreciones son espesas, conviene proceder a la instilación de unos 3 cc de suero fisiológico, antes de hacer la próxima aspiración.
- Si existe un tapón en la cánula, se procederá a cambiarla, si no fuese posible, mientras no llegue el médico, se mantendrá el estoma abierto (mediante una pinza, rinoscopio, etc…).
- Si la aspiración de secreciones se hace a través de una cánula fenestrada (cánula con orificios laterales), se procederá a la aspiración con la cánula interna puesta, ya que, evitará que la sonda de aspiración salga por una de las ventanas y se evitará daños en el balón y/o en la mucosa de la tráquea.
- Durante el procedimiento de la aspiración observaremos en todo momento las reacciones del paciente: trastornos del ritmo cardíaco, cianosis, etc., así como el aspecto, color y olor de las secreciones.
- Sondas de aspiración estériles de varios calibres. Las sondas deben ser blandas con agujero distal central y otro lateral, de calibre acorde con el n° de cánula de traqueostomía. La sonda no debe de ser más gruesa que la mitad del calibre de la cánula.
- Comprobar la evaluación respiratoria del paciente antes y después de la aspiración, valorando:
- Ruidos respiratorios.
- Sibilancias inspiratorias.
- Disminución o ausencia de los mismos.
- Incremento de la profundidad de la respiración.
- Ausencia de cianosis.
- Normalización de la frecuencia respiratoria, cardíaca.
- Resultados inesperados: El paciente se torna cianótico y más inquieto, desarrolla arritmias y disminuye el nivel de conciencia, sufre paro cardíaco o secreciones sanguinolentas.
Esta técnica se desarrolla para paciente y familiar en el apartado de técnicas para el paciente y/o familiares página 84.
Deberemos estar especialmente atentos a la posible alteración en el intercambio de gases relacionado con patrones de respiración ineficaz, manifestado por respiración superficial.
Para ello vigilaremos:
- Frecuencia respiratoria. Taquipnea (más de 20 respiraciones por minuto). Bradipnea (menos de 6 respiraciones por minuto).
- Frecuencia cardiaca.
- Tensión arterial.
- Saturación de oxígeno. La valoraremos por medio de su monitorización con el pulsioxímetro. Nunca será menor del 90%.
- Signos de hipoxia: inquietud, ansiedad, taquicardia, taquipnea, cianosis y diaforesis.
- Gasometría arterial por orden médica (Ph: 7,35-7,45, PO2 > 80 mmHg, PCO2: 35-45 mmHg, Bicarbonato: 22-26 mEq/l, Exceso de base: -2+2).
Y valoraremos:
- La presencia de ruidos respiratorios anormales (adventicios): estertores, roncus y sibilancias.
- Movimientos respiratorios torácicos: asimétricos, aumentados o disminuidos.
- Coloración de la piel en las zonas distales en búsqueda de cianosis.
- Color, cantidad y consistencia de las secreciones y la saliva.
- Nivel de conciencia, somnolencia y confusión.
- Presencia de dolor local.
Una vez establecida la presencia de una alteración en el intercambio gaseoso se deben dirigir los cuidados hacia su solución:
- Mantener la permeabilidad de la vía aérea y de la cánula endotraqueal.
- Analgesia según los protocolos establecidos en la unidad.
- Oxigenoterapia. Generalmente se precisa cuando la PO2 es menor de 55 mmHg ante la presencia de una saturación de hemoglobina menor del 90%. Sus condiciones ambientales serán de temperatura 18-21° y de humedad de 40-50%.
Existen varios sistemas de oxigenoterapia:
- Sistemas de alto flujo: En pacientes en hipoxia se utilizará el Ventimax o el tubo en T que se ajusta a la conexión que presenta en su extremo el tubo de la cánula si esta es una cánula de plata, no tiene dicha conexión, se debe proceder a su cambio por una cánula de plástico que disponga de la correspondiente conexión.
- Sistemas de bajo flujo. En este caso no se pueden colocar unas gafas de oxígeno en la nariz del paciente. Se puede recurrir a colocar una sonda conectada por uno de sus extremos al aparato de oxigenoterapia y el otro extremo abocado al tubo de la cánula.
Cambio de sujeciones de la cánula:
| Material | |
| Cintas limpias | Tijeras punta roma |
![]()
- Dejaremos las cintas antiguas puestas hasta colocación de las nuevas. Es importante evitar que el tubo de traqueotomía se mueva.
- Se tira de un extremo de la cinta nueva por el extremo del agujero de la pestaña (placa frontal) de la traqueotomía.
- Ajustaremos la cinta hasta que un extremo esté 3 a 4 centímetros más largo que el otro.
- Tiraremos de ambos extremos de la cinta alrededor del cuello y pase el extremo más largo de la cinta por el otro agujero de la pestaña del cuello, tirando de la cinta hasta que un dedo quepa entre la cinta y su cuello.
- Anudaremos los dos extremos de la cinta.
- Cuidadosamente cortaremos la cinta antigua y la desecharemos.
- Enseñaremos al paciente a realizar esta técnica.
Más cuidados, cuidados generales:

Se podrá también realizar el resto de protocolos de la unidad como por ejemplo una escala de riesgo de caídas (J.H.Downton, ver anexo 6 página 148) o la escala TM6′ (ver anexo 9, página 152) que sirve para valorar la adaptación al esfuerzo de pacientes con patologías respiratorias o la escala de Borg (ver anexo 10, página 153) para medir la percepción subjetiva de esfuerzo o la escala Sadoul (ver anexo 11, página 153), se administrara tto e instrucción así como formación hasta el alta del paciente, así como una nueva valoración de la escala de Norton y EVA (ver anexo 4, página 144) para el dolor, o una escala para valorar el riesgo de flebitis (ver anexo 13, página 154).
Alta Hospitalaria:
En el momento del alta hospitalaria deberemos;

- Verificar la identidad del paciente.
- Confirmar la solicitud de transporte sanitario si procede.
- Coordinar con otros profesionales si es necesario: trabajador social o intérprete.
- Evaluar el estado del enfermo. En el caso de alguna complicación avisar al facultativo responsable.
- Informar de los trámites administrativos a realizar en relación a su tratamiento (oxígeno domiciliario, material ortopédico, etc).
- Entregar el informe de enfermería 45, al alta y revisarlo con el paciente y/o la familia, asegurándose de que comprenden su contenido.
- Se le informara sobre las charlas y asociaciones.
- Ofrecerles el material y la medicación, según normativa vigente, que precisen durante las primeras 24 horas en su domicilio.
- Ayudar al paciente a vestirse y recoger sus pertenencias si precisa.
- Si existen pertenencias del paciente en custodia del Hospital informar al paciente y familia del procedimiento a seguir para su recuperación.
- Facilitar el transporte que necesite hasta su salida del hospital (silla de ruedas).
- Despedir al paciente y familia.
- Desmontar y recoger la habitación.
- Avisar al servicio correspondiente para la limpieza de la habitación, según proceda.
- Comunicar la disponibilidad de la cama al servicio de Admisión.
- Registrar el alta en el registro específico de la Unidad.
- Recoger la documentación clínica y depositarla en el lugar específico de cada Unidad, para su archivo.
- Avisar a la familia si el enfermo ha olvidado alguna pertenencia (identificar y guardar).
La guía de información alta con sus recomendaciones se amplía en la página 128
Resumen diagnósticos de enfermería en esta etapa. Ver desglose en el apartado diagnósticos enfermería en el paciente traqueostomizado página 114:
Una unidad de hospitalización es una parte de un hospital o centro de atención médica dedicada a brindar servicios de atención intensiva y cuidados especializados a pacientes que requieren hospitalización. Estas unidades están diseñadas para proporcionar un entorno seguro y controlado donde los profesionales de la salud pueden brindar atención médica continua y monitorizar la condición de los pacientes:
- Propósito:
- La principal función de una unidad de hospitalización es proporcionar atención médica intensiva y especializada a pacientes que requieren supervisión continua, tratamiento y cuidado durante su estancia en el hospital.
- Especialidades y Servicios:
- Las unidades de hospitalización pueden especializarse en diversas áreas, como medicina interna, cirugía, cuidados intensivos, maternidad, pediatría, psiquiatría, entre otras, según las necesidades y el enfoque del hospital.
- Equipo Multidisciplinario:
- Incluyen un equipo de profesionales de la salud multidisciplinario, que puede comprender médicos, enfermeras, terapeutas, técnicos y otros especialistas, todos trabajando en conjunto para brindar atención integral.
- Monitorización Continua:
- Los pacientes en una unidad de hospitalización son monitorizados continuamente para evaluar signos vitales, función orgánica, y responder rápidamente a cambios en la condición del paciente.
- Infraestructura Especializada:
- Las unidades de hospitalización están equipadas con tecnología y recursos médicos avanzados para facilitar la prestación de atención especializada. Esto puede incluir monitores, equipos de soporte vital, quirófanos, salas de parto, entre otros.
- Acceso a Servicios Especializados:
- Los pacientes en una unidad de hospitalización tienen acceso a servicios especializados según sus necesidades de atención, como servicios de laboratorio, radiología, servicios de rehabilitación y consultas con especialistas médicos.
- Cuidados las 24 Horas:
- La atención en una unidad de hospitalización se brinda de manera continua, las 24 horas del día, los 7 días de la semana. El personal está disponible para responder a emergencias y necesidades médicas en cualquier momento.
- Atención Personalizada:
- Se busca proporcionar atención personalizada y adaptada a las necesidades específicas de cada paciente. Esto puede incluir planes de tratamiento individualizados y cuidados centrados en el paciente.
- Educación al Paciente y Familiares:
- Proporcionar información y educación sobre la condición del paciente, el plan de tratamiento y las medidas de cuidado en el hogar para facilitar la transición después de la hospitalización.
- Coordinación del Alta Hospitalaria:
- La unidad de hospitalización trabaja en estrecha colaboración con otros departamentos del hospital para coordinar el alta hospitalaria cuando el paciente esté listo para ser dado de alta.
Una unidad de hospitalización es una sección específica de un hospital destinada a proporcionar cuidados intensivos y continuos a pacientes que requieren atención médica y supervisión más allá de lo que puede ofrecerse en servicios ambulatorios o de atención primaria. Estas unidades están diseñadas para admitir pacientes que necesitan una monitorización constante, tratamiento especializado o intervenciones médicas más intensivas:
- Tipos de Unidades de Hospitalización:
- Pueden variar según la especialidad del hospital. Algunos ejemplos incluyen unidades de cuidados intensivos (UCI), unidades de cirugía, unidades de maternidad, unidades pediátricas, unidades de psiquiatría, entre otras.
- Equipo Multidisciplinario:
- Cuentan con un equipo de profesionales de la salud que trabaja de manera colaborativa para brindar atención integral. Esto puede incluir médicos, enfermeras, terapeutas, trabajadores sociales y otros especialistas.
- Monitorización Continua:
- Los pacientes en una unidad de hospitalización son monitorizados de forma continua para evaluar sus signos vitales, la función de órganos y cualquier cambio en su estado de salud.
- Equipamiento Especializado:
- Están equipadas con tecnología médica avanzada, como monitores cardíacos, ventiladores, bombas de infusión, equipos de rayos X y otros dispositivos necesarios para la atención especializada.
- Tratamiento Especializado:
- Proporcionan tratamiento médico y quirúrgico especializado según la condición del paciente. Esto puede incluir procedimientos invasivos, intervenciones quirúrgicas o terapias específicas.
- Cuidado Continuo las 24 Horas:
- Ofrecen cuidados las 24 horas del día, los 7 días de la semana. El personal está disponible para responder a emergencias y brindar cuidados intensivos en todo momento.
- Coordinación de Cuidados:
- Se coordina estrechamente con otros servicios hospitalarios y departamentos para garantizar una atención integral y la transición adecuada del paciente a otros niveles de cuidado, como el alta hospitalaria o la atención ambulatoria.
- Seguridad del Paciente:
- Se enfocan en mantener un entorno seguro para los pacientes, controlando el acceso, previniendo infecciones nosocomiales y tomando medidas para garantizar la seguridad del paciente.
- Comunicación con Familiares:
- Se promueve la comunicación abierta y efectiva con los familiares del paciente, proporcionándoles información sobre la condición del paciente y educándolos sobre la atención y el proceso de recuperación.
- Cuidado Centrado en el Paciente:
- El cuidado se diseña para satisfacer las necesidades individuales del paciente, centrado en su bienestar y recuperación.
- Educación al Paciente:
- Proporcionan información educativa al paciente sobre su condición médica, el plan de tratamiento y las medidas preventivas para fomentar la participación activa en su propio cuidado.