
La Unidad de Cuidados Intensivos llamada comúnmente como UCI o UVI. Está destinada para aquellos pacientes que necesitan una atención especial porque existe o pueda existir un riesgo en alguna de sus funciones vitales.
Por ello la UCI, debe de estar dotada de personal especializado en el cuidado de este tipo de pacientes y además dicho personal debe de disponer de elementos materiales que faciliten y aseguren dichos cuidados. Siempre que ingresa un paciente en la (UCI) hay que llevar a cabo una serie de tareas:
Actividades previas:
Comprobara la dotación correcta del box:

- Monitor de ECG.
- Pulsioxímetro.
- Respirador.
- Oxigenoterapia
- Aspirador.
- Esfigmomanómetro
- Fonendoscopio.
- bombas de perfusión.
- Ambú + mascarilla especial en este caso.
- Comprobara material fungible: jeringas, sistemas, agujas, guantes, gasas, compresor, contenedores,… y lo repondrá si faltase.
Actividades en el ingreso:
- Tranquilizara e informara al paciente, si está consciente.
- Colaborara en el paso del enfermo de la camilla a la cama de nuestra unidad.
- Procurara en la seguridad del enfermo en el cambio de cama.
- Vigilara durante el cambio de cama vías periféricas, sondas, drenajes, férulas…
- Monitorizara de forma básica del enfermo:
- .ECG
- Pulsioxímetro.
- Toma de constantes y apertura de gráfica:
- Cardiaca.
- Respiratoria.
- Temperatura.
- Tensión arterial.
- Realizara actividades derivadas de órdenes médicas:
- Extracción de muestras para analítica de ingreso, cultivos…etc.
- Radiografía de tórax
- Sonda vesical, nasogástrica…
- Colaborara con el facultativo en:
- canalización de vía central, vía arterial, intubación, drenaje torácico, etc.
Actividades Posteriores:
- Informara al enfermo sobre el funcionamiento de la unidad si está consciente.
- Disminuirá la ansiedad del enfermo.
- Informará a la familia del funcionamiento del servicio.
- Entregará a los familiares pases, hoja informativa y objetos personales.
- Pedirá a la familia teléfonos de contacto.
- Procurar dejar al enfermo lo más confortable posible.
- Comenzar con el tratamiento prescrito por el facultativo:
- fluidotrerapia, antibioterapia, oxigenoterapia, nutrición, etc…
- Dará el ingreso en admisión. Recoger etiquetas identificativas.
- Reclamará historia antigua si la hubiera.
- Iniciará la hoja de cuidados de Enfermería e incluirá al paciente en los protocolos vigentes en la unidad en ese momento, ejemplo: prevención de úlceras por presión.
Si mi paciente ha ingresado en esta unidad es porque es un paciente critico, aquel que por una complicación de una cirugía programada o de urgencia, necesita de cuidados adicionales, en ventilación mecánica, drogas vasoactivas, diálisis, uso de antibióticos de última generación, vigilancia de drenajes, etc.
Dándole a nuestro paciente una Prioridad de nivel 1 (ver anexo 13, página 154) pues es inestable y tiene necesidad de monitorizar y tratamiento intensivo que no puede ser manejado fuera de esta unidad.
Nuestro paciente es portador de sonda nasogástrica, sonda vesical, drenaje en cuello, traqueostomía y ventilación mecánica en modo asistido controlado.
Los cuidados en esta fase del proceso estarán enfocados en la estabilización del paciente y de su herida quirúrgica así como la adaptación al nuevo proceso respiratorio y vigilar signos y síntomas de posibles complicaciones
CUIDADOS
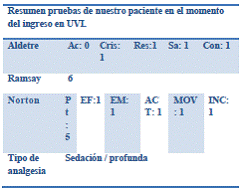
- Comprobaremos que el nivel de sedación coincide con el pautado por el anestesista, mediante la escala de nivel de sedación.

- Realizar la escala de escala RAMSAY5, valora objetivamente el grado de sedación del paciente, monitoriza cambios temporales en el nivel de sedación, en el momento del ingreso un Ramsay de 6.

- Realizar la escala de ALDRETE, cuando el nivel de sedación se haya visto disminuido y se intente terminar con la sedación se usara esta escala. Dando
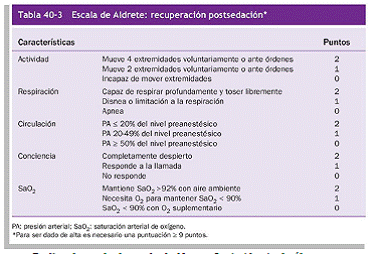
- Realizar la escala de escala de Norton, La incidencia de úlceras por presión (UPP) se considera como un indicativo de calidad de los cuidados.
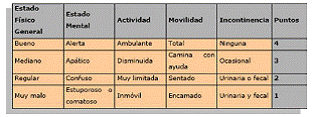
Se divide el riesgo según la puntuación sumada de los ítems
La clasificación de riesgo sería:
- Puntuación de 5 a 11: Paciente de alto riesgo.
- Puntuación de 12 a 14: Paciente de riesgo medio o evidente.
- Puntuación de más de 14: Paciente de riesgo bajo o no riesgo.
Nuestro paciente tiene un riesgo de UPP de alto riesgo, al conseguir una puntuación de 5.
Cuando disminuya el dolor se realiza la escala visual del dolor EVA (ver anexo 4, página 144), dando una puntación moderada.
Cuidados de la cánula (se desarrolla en la página 84):
- En las primeras 24 horas no manipular cánula externa ni la herida [14]. No afectando a la cánula interna, que se cambiará con el objetivo de mantener la vía aérea permeable. El balón debe mantenerse inflado.
- El balón endotraqueal deberá permanecer inflado, al menos, durante las primeras 24 horas; después de este tiempo se desinflara el balón si la situación del paciente lo permite.
- Cambiar el apósito tan a menudo como sea necesario.
- Elevar del tronco 30°-40°, si no existe contraindicación.
- Utilizar un apósito estéril en él estoma, durante las primeras 48/72 horas.
- Cura estéril en él estoma cada 24 horas.
- Realizar la cura con suavidad, a fin de movilizar lo menos posible la cánula del paciente.
- Cambio de la cánula completa a las 48 horas, la realiza el especialista.
- Utilizar, si precisa un dispositivo de humidificación
- Extremar la higiene bucal.
- Procurar una comunicación eficaz.
- Normalizar la traqueostomía, ante el paciente y familiares.
- Hasta la retirada de la ventilación mecánica hay que vigilar la presión del balón una vez por turno.
- Observar él estoma, identificando posibles signos de infección.
Cuidados del balón de neumotaponamiento :
Deberemos vigilar la posible alteración de la pared traqueal en relación con una inadecuada presión ejercida por el balón de la cánula y la técnica de inserción de la misma, pudiéndose manifestar con la presencia de fístula traqueoesofágica, erosiones, ulceraciones y necrosis.
El tipo de cánula que se coloca tras la intervención es desechable con balón de neumotaponamiento, la finalidad del balón es minimizar las posibilidades de aspiración de material hemático hacia los bronquios, posibilitar la aplicación de ventilación asistida, servir de hemostasia de las paredes traqueales y prevenir aspiración traqueal. Se debe prestar especial atención al inflado del balón y vigilar frecuentemente su presión de inflado. Esta nunca será superior a la de los capilares sanguíneos (20-30 mmHg) por lo que se debe comprobar la presión del balón como mínimo cada 8 horas (presión adecuada hasta 20 mmHg).
Técnica de inflado y medición de presión del balón [16]:
Se recomienda usar la técnica M.L.I. (Minimal Leak Inflation) o de inflado con mínimo escape. Inflaremos el balón hasta que no se oigan pérdidas de aire alrededor de la cánula o por la boca durante el ciclo respiratorio. Después se va desinflando el balón hasta oír un mínimo escape alrededor de la cánula durante la ventilación mecánica o espontánea y se deja así. Sin embargo, a veces la situación no permite ninguna pérdida de aire, por lo que se recomienda buscar el inflado mínimo que haga desaparecer toda pérdida, entonces usaremos un balón con una válvula de control de presión de inflado que garantice no pasar de 20 mmHg. Usaremos un manómetro para vigilar regularmente la presión de llenado.
Se debe vaciar al menos cada 8 horas el balón para facilitar la aspiración de secreciones acumuladas por encima de él.
Se colocará el paciente en posición semisentada, aspiraremos la cánula y la boca, se le pide que realice una inspiración profunda, en ese momento desinflar el balón. Se anota la cantidad de aire extraído con la jeringa para usar la misma cantidad de aire al volver a inflarlo. Le pedimos que tosa con el balón desinflado para permitir que las secreciones acumuladas por encima de éste sean expectoradas, si no pudiera cooperar en este punto se debe succionar alrededor de la cánula. Una vez aspiradas por completo las secreciones se le pide al paciente que inspire, para en ese momento de inflar el balón.
Precauciones durante la ventilación mecánica:
Vigilar la aparición de cualquier fuga de aire no prevista alrededor de la cánula, boca o nariz, al igual que posibles fugas entre el ventilador y el paciente.
Detectar la presencia de exudados y humedad de origen desconocido en la zona periestomal que puede ser la manifestación de la presencia de una fístula traqueoesofágica.
Comprobar que las conexiones y tubuladuras no estén acodadas ni tirantes, pudiendo ejercer una excesiva tracción en la cánula haciendo que esta erosione la pared endotraqueal, estoma o zona periestomal.
Vigilar la permeabilidad de la cánula.
Cuando el estado fisiológico del paciente se ha estabilizado y la monitorización y cuidados en UCI y la ventilación mecánica ya no sean necesarios, el paciente recibirá el alta de la UCI y pasara a la planta de Otorrinolaringología, ORL, a ser posible.
Para ello se Informara al paciente de su próxima alta se retiraran la de vía centrales si (como es el caso) se cerraran las gráficas de enfermería y hoja de cuidados y se llamara a planta para coordinar el traslado (hora, dieta, etc)
Los cuidados críticos se refieren a la atención médica especializada y avanzada que se proporciona a pacientes con enfermedades graves o que han experimentado trauma grave. Estos cuidados se llevan a cabo típicamente en unidades de cuidados intensivos (UCI) o unidades de cuidados críticos, donde se dispone de equipos médicos y profesionales altamente capacitados:
- Monitoreo Continuo:
- Los pacientes en cuidados críticos están bajo un monitoreo constante de sus signos vitales, como la frecuencia cardíaca, la presión arterial, la saturación de oxígeno y la actividad cerebral. Esto se realiza mediante equipos especializados.
- Atención Multidisciplinaria:
- Los cuidados críticos implican la colaboración de un equipo multidisciplinario que puede incluir médicos intensivistas, enfermeras especializadas, terapeutas respiratorios, farmacéuticos y otros profesionales de la salud.
- Soporte Vital Avanzado:
- Los pacientes críticos a menudo necesitan soporte vital avanzado, que puede incluir ventilación mecánica para mantener la función respiratoria, administración de medicamentos inotrópicos para el soporte cardiovascular y terapias de reemplazo renal, entre otros.
- Manejo del Dolor y la Sedación:
- Se presta especial atención al manejo del dolor y la sedación para garantizar el confort del paciente. Esto puede incluir la administración de analgésicos y sedantes según las necesidades individuales.
- Prevención de Complicaciones:
- Se implementan medidas para prevenir complicaciones asociadas con la inmovilidad, como úlceras por presión, trombosis venosa profunda y neumonía asociada a la ventilación.
- Gestión de Fluidos y Nutrición:
- Se administra cuidadosamente la nutrición y los fluidos para satisfacer las necesidades del paciente. Esto puede incluir la administración de nutrición enteral o parenteral según la capacidad del paciente para alimentarse por vía oral.
- Control de Infecciones:
- La prevención y el control de las infecciones son aspectos críticos en el entorno de cuidados críticos. Se implementan protocolos rigurosos de higiene y se vigilan de cerca los signos de infección.
- Comunicación con Familiares:
- La comunicación efectiva con los familiares es esencial. Los profesionales de la salud informan regularmente sobre el estado del paciente, explican los procedimientos y proporcionan apoyo emocional.
- Rehabilitación Precoz:
- Cuando es posible, se inicia la rehabilitación precoz para prevenir la debilidad muscular y favorecer la recuperación funcional del paciente.
- Planificación del Alta y Continuidad de Cuidados:
- Se realiza una planificación del alta temprana para garantizar una transición suave del paciente desde la UCI hacia otras unidades de atención o la atención ambulatoria. Esto implica coordinación con otros profesionales de la salud.
- Apoyo Psicológico:
- Se reconoce la importancia del apoyo psicológico para los pacientes y sus familias, ya que la estancia en cuidados críticos puede ser emocionalmente desafiante.
- Ética en Cuidados Críticos:
- La toma de decisiones éticas es fundamental en cuidados críticos, y se puede requerir la participación de comités de ética clínica en situaciones complejas.